
En la gestión de la Meta Internacional de Seguridad número 6, solemos enfocarnos en el entorno: barandales arriba, suelos secos y buena iluminación. Sin embargo, el riesgo más dinámico y peligroso a menudo viaja por el torrente sanguíneo del paciente.
La polifarmacia y el uso de medicamentos de alto riesgo son responsables de un porcentaje masivo de caídas hospitalarias. Para «adelantarnos al riesgo», no basta con saber qué toma el paciente; debemos saber qué buscar en el examen físico tras la administración.
1. Psicofármacos (El grupo de mayor impacto)
Son los principales responsables de la alteración del estado de alerta y el control motor.
-
Fármacos: Benzodiacepinas (Lorazepam, Alprazolam), Antipsicóticos (Haloperidol, Quetiapina).
-
Signos de Alerta:
-
Ataxia: Marcha inestable o «tambaleante».
-
Sedación residual: Somnolencia excesiva durante el día o dificultad para despertar.
-
Lentitud de reflejos: Retraso en la respuesta a estímulos verbales o físicos.
-
-
Estrategia: Evaluar el estado de sedación usando la escala de RASS antes de permitir que el paciente se levante.
2. Antihipertensivos y Diuréticos
Su principal riesgo es el compromiso de la perfusión cerebral al cambiar de posición.
-
Fármacos: Enalapril, Losartán, Furosemida, Hidroclorotiazida.
-
Signos de Alerta:
-
Hipotensión Ortostática: Mareo o visión borrosa inmediatamente después de sentarse o ponerse de pie.
-
Debilidad muscular: Por desequilibrio de electrolitos (hipopotasemia debido a diuréticos).
-
Urgencia miccional: El deseo súbito de ir al baño (provocado por diuréticos) hace que el paciente ignore los protocolos de seguridad y se levante sin pedir ayuda.
-
-
Estrategia: Realizar cambios de posición graduales (regla de los 2 minutos sentado al borde de la cama) y monitorizar electrolitos.
3. Analgésicos Opioides
Alteran la percepción del entorno y la coordinación fina.
-
Fármacos: Morfina, Tramadol, Fentanilo.
-
Signos de Alerta:
-
Vértigo y Náuseas: Sensación de que el mundo gira, lo que altera el equilibrio.
-
Miosis o confusión leve: El paciente puede calcular mal las distancias (ej. la distancia entre su mano y el barandal).
-
-
Estrategia: Planificar la deambulación al menos 1 hora después de la administración de dosis en bolo.
4. Antihistamínicos de 1ª Generación
A menudo subestimados por ser «comunes», su efecto anticolinérgico es potente en adultos mayores.
-
Fármacos: Difenhidramina, Clorfenamina.
-
Signos de Alerta:
-
Confusión u «Obnubilación»: El paciente se siente «en una nube».
-
Visión borrosa: Dificultad para enfocar objetos cercanos o identificar obstáculos en el suelo.
-
-
Estrategia: Evitar su uso nocturno en pacientes mayores de 65 años (Criterios de Beers).
El «Checklist» de la Ronda Farmacológica
Para enfermería, la evaluación diaria debe incluir la detección de estos 3 signos centinela:
-
¿El paciente está más somnoliento de lo habitual? (Riesgo de colapso por sedación).
-
¿Refiere mareo al movilizarse en cama? (Riesgo de hipotensión).
-
¿Ha tenido cambios en la fuerza de sus piernas? (Riesgo por desequilibrio hidroelectrolítico).
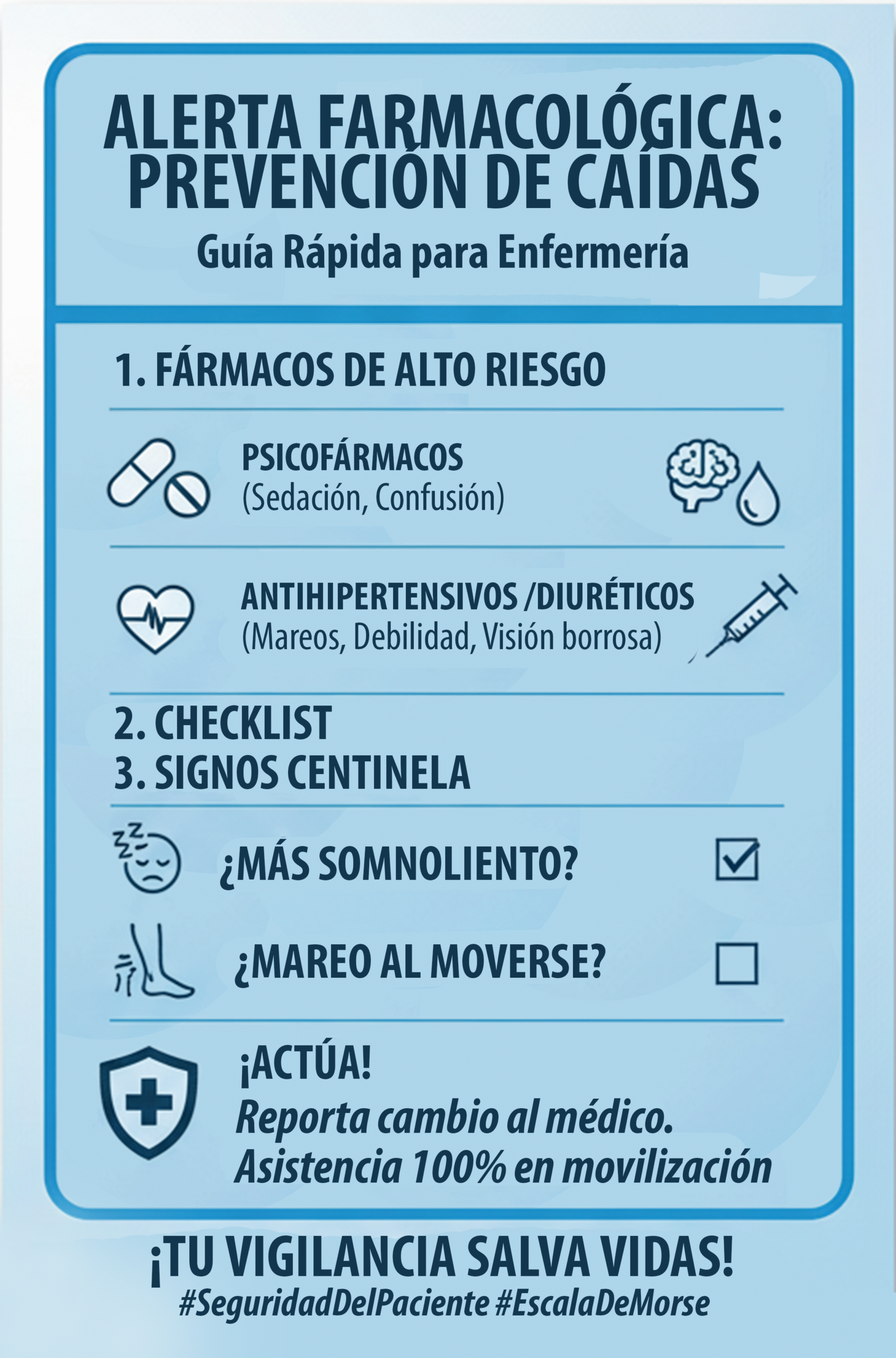
Conclusión: Prescribir Seguridad
La farmacología no es estática. Un paciente que ayer tenía un riesgo bajo puede convertirse hoy en un riesgo alto simplemente por una dosis de diurético o un ajuste en su ansiolítico.
Adelantarse al riesgo significa dejar de ver la medicación como una tarea de administración y empezar a verla como una variable de vigilancia. Cuando enfermería identifica el signo clínico antes de que se produzca el paso en falso, la seguridad del paciente deja de ser una meta y se convierte en una realidad clínica tangible.
¡HASTA SIEMPRE!




Deja tu comentario