
El Protocolo de Londres no es simplemente una herramienta de análisis; es un cambio de paradigma. Desarrollado por Sally Taylor-Adams y Charles Vincent, este modelo de investigación de incidentes clínicos propone que la seguridad no es la ausencia de errores, sino la presencia de defensas robustas.
Mientras que el análisis tradicional se detenía en «quién cometió el error», el Protocolo de Londres nos obliga a preguntarnos «qué falló en el sistema» para que esa barrera fuera vulnerada.
La actualización 2024 del Protocolo de Londres, otorga un rol protagónico a la participación de las familias y al apoyo psicológico de los profesionales involucrados tras un error. El objetivo final es transformar cada evento adverso en una oportunidad de aprendizaje para diseñar sistemas sanitarios más resilientes y humanos.
La Estructura del Análisis: Un Recorrido de 7 Fases
Para que una investigación sea efectiva y reproducible, el protocolo establece un camino lógico y riguroso dividido en las siguientes etapas:
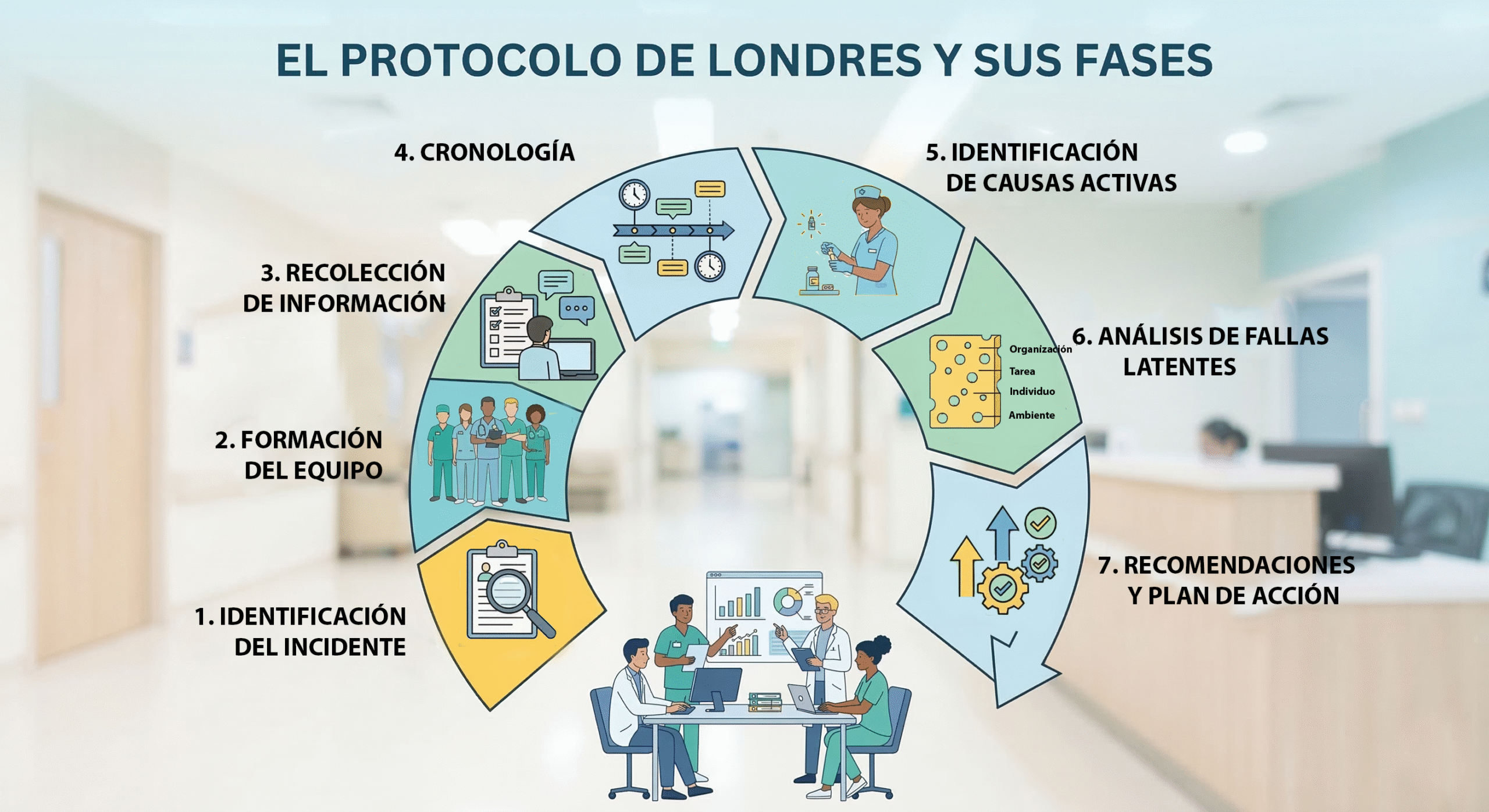
1. Identificación y Selección del Incidente
No todos los incidentes requieren el mismo nivel de análisis. Se debe priorizar aquellos eventos adversos graves o «near misses» (cuasi-incidentes) que tienen un alto potencial de aprendizaje. La selección debe ser transparente y basada en criterios de riesgo.
2. Selección del Equipo Investigador
El equipo debe ser multidisciplinar. Es fundamental incluir a personas con conocimientos técnicos del área donde ocurrió el evento, pero también a expertos en seguridad del paciente externos a la unidad para garantizar la objetividad.
-
Ideal: 3 a 4 personas (un líder, un experto clínico y un facilitador de seguridad).
3. Obtención y Organización de Información
En esta fase se recolectan evidencias «calientes» y frías:
-
Documentación: Historia clínica, protocolos vigentes, registros de turnos.
-
Entrevistas: Conversaciones con el personal involucrado (desde un enfoque no punitivo).
-
Contexto: Estado de los equipos, iluminación, niveles de ruido y carga de trabajo en el momento del suceso.
4. Cronología del Incidente
Se construye una línea de tiempo precisa.
Identificar el «qué» ocurrió y en qué orden es el paso previo indispensable para entender el «por qué». Sin una cronología clara, el análisis suele desviarse hacia suposiciones.
5. Identificación de las Acciones Inseguras (Causas Activas)
Aquí señalamos las omisiones o actos realizados por el personal de primera línea.
Ejemplo: «No se realizó la doble verificación de la medicación de alto riesgo».
6. Identificación de los Factores Contributivos (Fallas Latentes)
Esta es la fase más crítica. Siguiendo el modelo de Vincent, se analizan las condiciones que facilitaron las acciones inseguras:
-
Factores del Paciente: (Ej. Agitación, barrera idiomática).
-
Factores de la Tarea: (Ej. Protocolos confusos).
-
Factores del Individuo: (Ej. Fatiga, falta de capacitación).
-
Factores del Equipo: (Ej. Mala comunicación entre médicos y enfermería).
-
Factores del Ambiente: (Ej. Sobrecarga asistencial).
7. Recomendaciones y Plan de Acción
Un análisis sin acciones es tiempo perdido. Se deben proponer cambios específicos que ataquen las fallas latentes identificadas, asignando responsables y fechas de seguimiento.
Evidencia y Referencias Científicas
La efectividad del Protocolo de Londres ha sido validada en múltiples entornos sanitarios globales. Su implementación reduce la recurrencia de errores al enfocarse en el rediseño de procesos.
-
Vincent, C. (2003). Understanding and responding to adverse events. Acceso vía BMJ Quality & Safety.
-
Taylor-Adams, S., & Vincent, C. (2004). Systems analysis of clinical incidents: The London Protocol. Clinical Risk.
-
Ministerio de Salud / OMS. Guías de aprendizaje sobre seguridad del paciente.
Reflexión para Líderes de Salud
El Protocolo de Londres no es un proceso administrativo; es un compromiso ético con la transparencia. Al transitar sus fases, las organizaciones dejan de castigar personas y comienzan a sanar sus procesos.
¡HASTA PRONTO!



Deja tu comentario