La seguridad del paciente en el entorno quirúrgico ha evolucionado desde una preocupación ética hasta convertirse en una disciplina científica rigurosa. A pesar de los avances tecnológicos, los «eventos nunca» (never events), como la cirugía en el sitio incorrecto o al paciente equivocado, persisten en los sistemas de salud globales. El Time-out (o «Tiempo Fuera»), introducido formalmente por la Organización Mundial de la Salud (OMS) en 2008 como parte de la Lista de Verificación de la Seguridad de la Cirugía, representa la última barrera crítica antes de la incisión.
Sin embargo, la implementación del Time-out ha caído frecuentemente en la «ceguera del proceso» o el cumplimiento ritualista sin compromiso cognitivo. Este artículo analiza la naturaleza del Time-out, identifica los factores que erosionan su eficacia y propone estrategias basadas en la evidencia para transformar esta pausa en una herramienta de alta confiabilidad.
I. Marco Conceptual y Fundamentos del Time-out
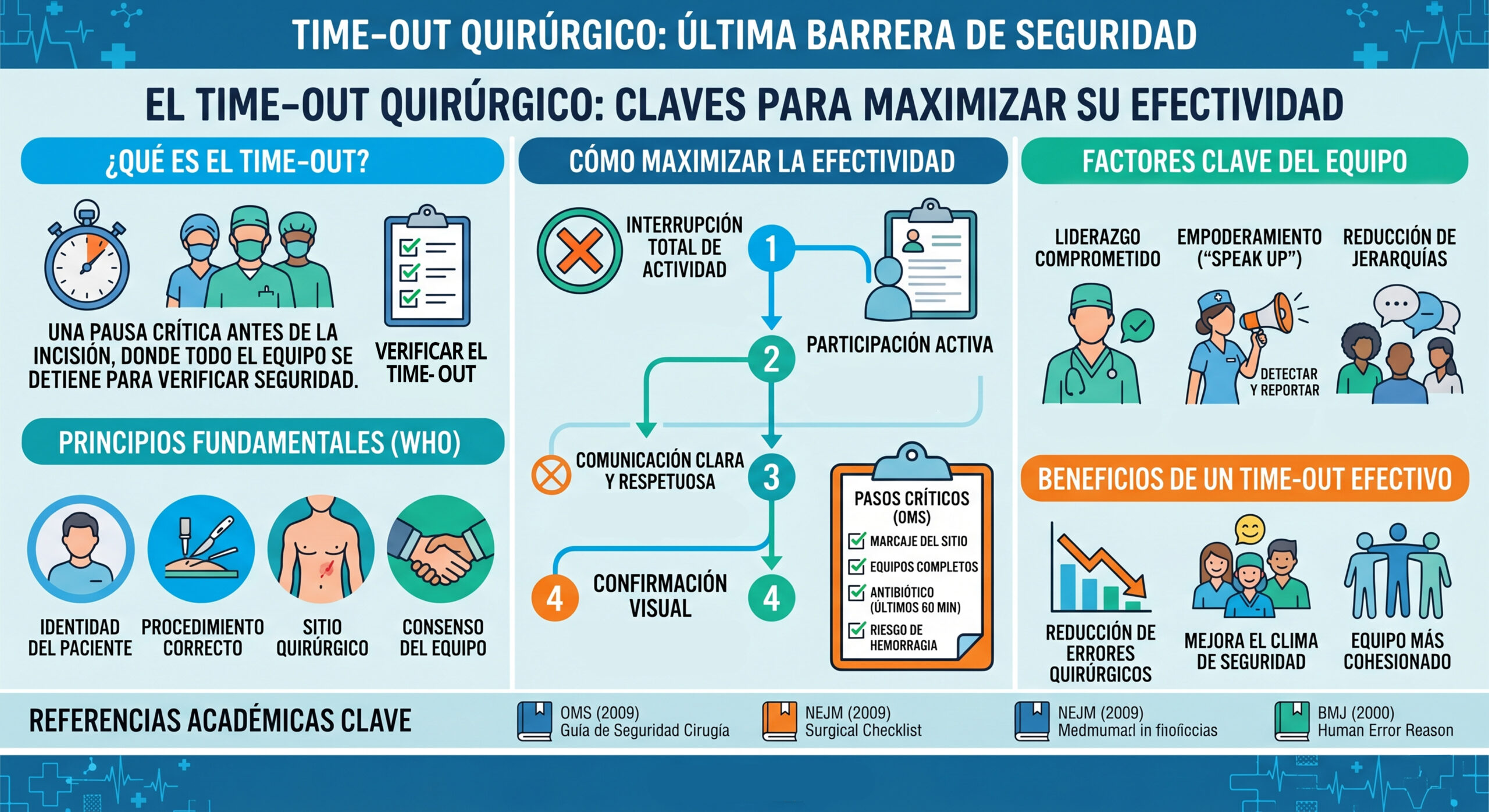
El Time-out no es simplemente una lista de verificación; es una intervención de comunicación estructurada. Se define como el momento, justo antes de comenzar el procedimiento, en el que todos los miembros del equipo (cirujanos, anestesiólogos, enfermeros, técnicos) detienen sus actividades para confirmar la identidad del paciente, el sitio quirúrgico y el procedimiento a realizar.
1.1 El Modelo del Queso Suizo de Reason
Desde la perspectiva de la ingeniería de factores humanos, el Time-out actúa como una de las últimas rebanadas en el modelo de James Reason. Cuando los errores administrativos, de diagnóstico o de marcado previo fallan, el Time-out debe ser la barrera infranqueable que detenga la trayectoria del accidente.
1.2 La Jerarquía de la Comunicación
En el quirófano, las jerarquías tradicionales suelen inhibir la comunicación. El Time-out efectivo democratiza el espacio, otorgando a cada miembro la autoridad —y la responsabilidad— de detener la cirugía si detecta una discrepancia.
II. Análisis de la Ineficacia: ¿Por qué falla el Time-out?
Estudios observacionales indican que el Time-out suele ejecutarse de manera deficiente debido a:
-
Multitarea: Miembros del equipo que continúan preparando instrumental o ajustando monitores durante la lectura.
-
Falta de Atención: Ausencia de contacto visual o respuestas automáticas («sí, sí») sin verificar realmente los datos.
-
Jerarquización Excesiva: Si el cirujano principal no detiene su actividad, el resto del equipo percibe la pausa como irrelevante.
-
Efecto Techo: La creencia de que, tras años de práctica sin errores, el protocolo es innecesario.
III. Estrategias para Maximizar la Efectividad
Para que el Time-out pase de ser una «tarea administrativa» a un «activo de seguridad», se deben implementar las siguientes tácticas:
3.1 La Regla de «Manos Vacías y Ojos al Monitor»
Para maximizar la carga cognitiva dedicada a la seguridad, se debe instaurar la política de interrupción total. Nadie debe tener instrumental en las manos ni estar de espaldas al grupo. El contacto visual entre los líderes de cada área (Cirugía, Anestesia y Enfermería) es obligatorio.
3.2 Confirmación Activa vs. Pasiva
En lugar de que una persona lea y los demás asientan (confirmación pasiva), el modelo de confirmación activa requiere que diferentes miembros aporten información desde sus propias fuentes.
-
Ejemplo: La enfermera lee el brazalete, el cirujano confirma con la programación y el anestesiólogo con el consentimiento informado.
3.3 Introducción del «Factor Humano» y el «Speak Up»
El Time-out debe incluir una invitación explícita: «Si alguien ve algo que no le parece correcto, por favor, deténgame». Esto reduce el gradiente de autoridad y empodera al personal más joven.
3.4 Discusión de Riesgos Específicos
Un Time-out de alta calidad no solo revisa nombres. Debe incluir la discusión de:
-
Eventos críticos: Pérdida estimada de sangre, preocupaciones anestésicas específicas.
-
Esterilidad: Confirmación de los indicadores de los equipos.
-
Profilaxis: ¿Se administraron los antibióticos en los últimos 60 minutos?
IV. El Rol del Liderazgo y la Cultura Organizacional
La efectividad del Time-out es un termómetro de la cultura de seguridad de la institución. No puede ser una imposición de «arriba hacia abajo» sin el apoyo de los jefes de servicio.
-
Debriefing Post-operatorio: La seguridad se cierra con el «Sign-out». Analizar qué salió bien y qué falló después de cada cirugía refuerza la importancia de la pausa inicial.
-
Auditorías de Comportamiento: Más que revisar si el papel está firmado, se debe auditar la calidad de la comunicación durante el proceso.
Conclusión
El Time-out es mucho más que un requisito legal o administrativo; es un ritual de seguridad que protege la vida del paciente y la integridad profesional del equipo. Maximizar su efectividad no requiere de mayor tecnología, sino de un cambio de paradigma en el comportamiento humano y la cultura organizacional. Cuando un equipo se detiene de verdad, no solo evita un error de sitio quirúrgico, sino que fortalece la cohesión y el respeto mutuo, elementos indispensables en la medicina moderna de alta complejidad.
¡HASTA PRONTO!
Referencias Académicas Comprobables
Para una profundización técnica, se recomienda la consulta de los siguientes documentos fundamentales disponibles en bases de datos como PubMed, Scielo y la OMS:
-
World Health Organization (2009). WHO Guidelines for Safe Surgery. Geneva: WHO. Enlace a OMS
-
Haynes, A. B., et al. (2009). A Surgical Safety Checklist to Reduce Morbidity and Mortality in a Global Population. New England Journal of Medicine (NEJM). Un estudio seminal que demuestra la reducción del 36% en complicaciones tras la implementación del checklist.
-
Reason, J. (2000). Human error: models and management. British Medical Journal (BMJ). Explica la teoría del error humano aplicada a sistemas complejos.
-
Catchpole, K., & Russ, S. (2015). The problem with checklists. BMJ Quality & Safety. Analiza por qué la implementación técnica a veces falla si no se aborda la cultura.





Deja tu comentario