
La comunicación es el eje transversal de la atención sanitaria. Sin embargo, paradójicamente, es también uno de los puntos más vulnerables del sistema. Según informes de The Joint Commission, las fallas en la comunicación son una de las causas raíz más comunes en la ocurrencia de eventos adversos y centinelas. Dentro de este espectro, la Meta Internacional de Seguridad del Paciente N°2 se enfoca en mejorar la comunicación efectiva, poniendo especial énfasis en un escenario de alto riesgo: las órdenes verbales y telefónicas. En entornos de alta complejidad, la urgencia y el ruido ambiental pueden transformar una instrucción vital en un error fatal si no existen protocolos de verificación robustos.
Las órdenes verbales (aquellas dadas cara a cara) y las telefónicas son fuentes críticas de error debido a la posibilidad de mala interpretación, omisión de datos o confusión por nombres de medicamentos con fonética similar (errores LASA – Look-Alike, Sound-Alike).
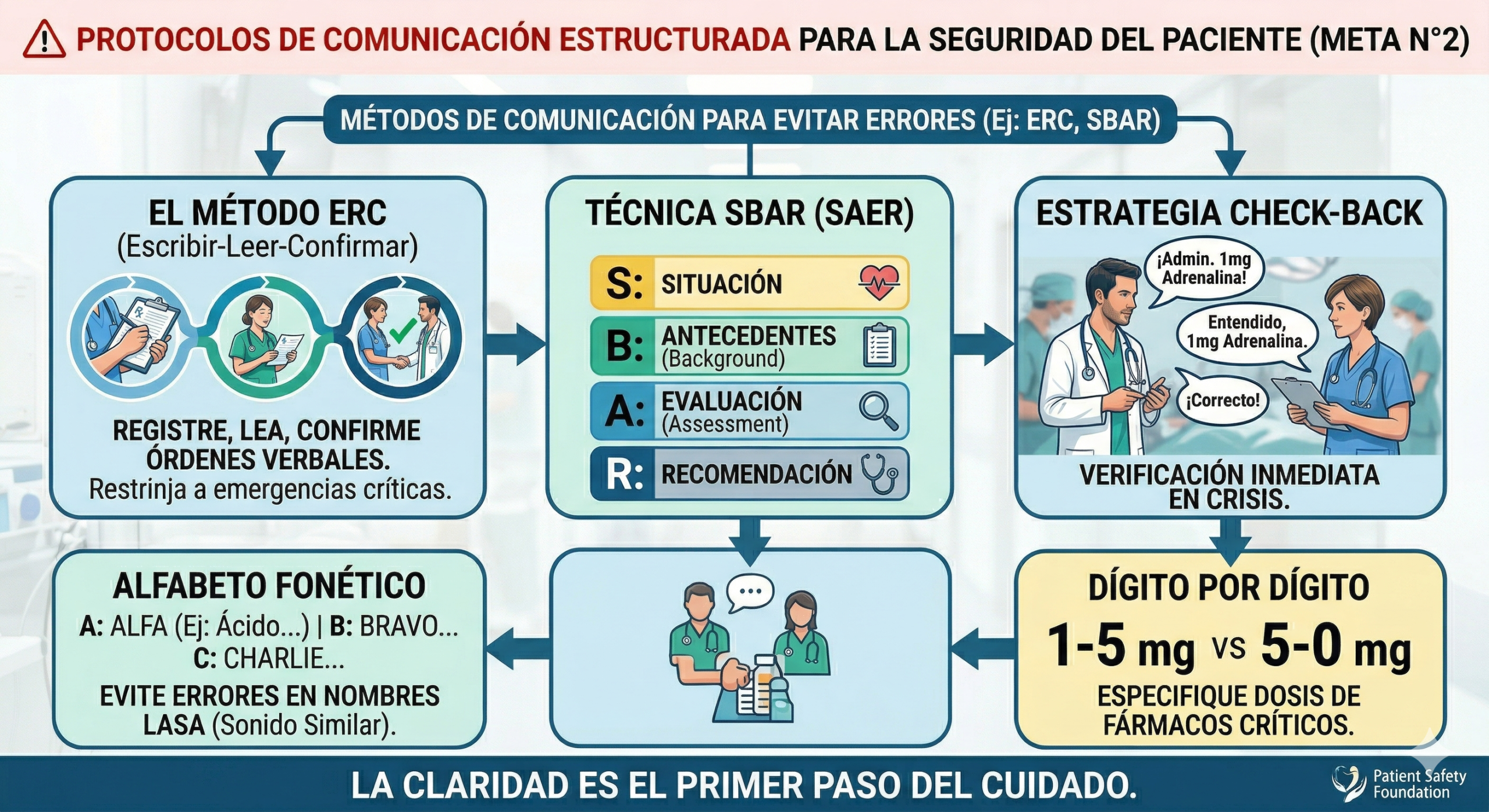
La implementación de la Meta N°2 no debe limitarse a una intención de «comunicarse mejor», sino a la adopción de Protocolos de Comunicación Estructurada. Estos métodos estandarizan la forma en que se transmite la información, reduciendo la variabilidad y la dependencia de la memoria individual.
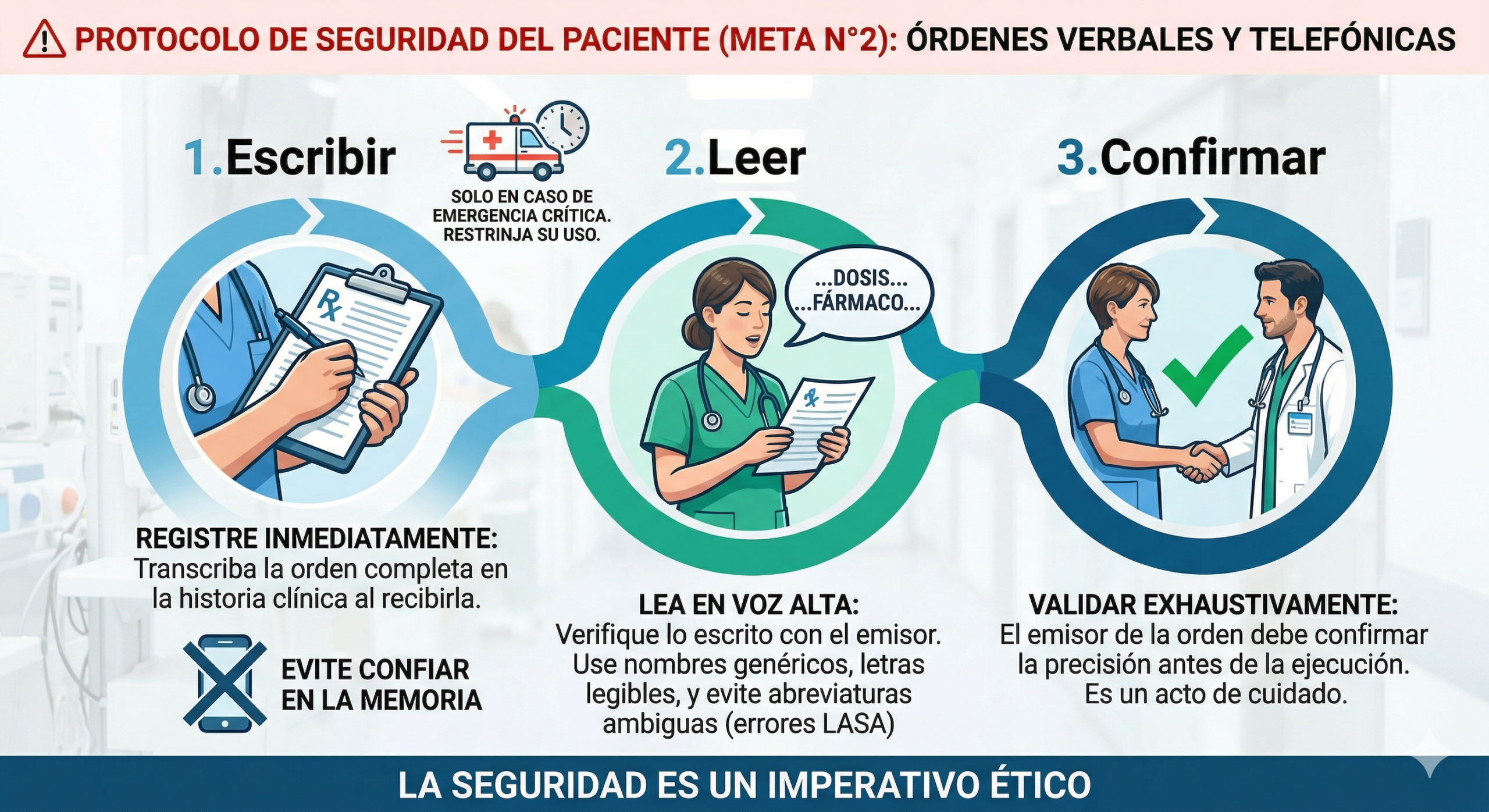
1. El Método ERC (Escribir, Leer y Confirmar)
Para mitigar estos riesgos, el estándar internacional (estándar de Oro) establece un protocolo obligatorio de tres pasos conocido como «Escribir, Leer y Confirmar»:
-
Recepción y Registro (Escribir): El receptor de la orden debe transcribir la instrucción inmediatamente en la historia clínica o formulario correspondiente. No se debe confiar en la memoria, incluso en situaciones de estrés.
-
Lectura en voz alta (Leer): Quien recibió la orden debe leerla íntegramente al emisor (médico o prescriptor). Esto asegura que lo que se escuchó coincide con lo que se escribió.
-
Confirmación (Confirmar): El emisor de la orden debe validar que la repetición es correcta. Solo tras esta confirmación se procede a la ejecución.
Su eficacia radica en el cierre del bucle (closed-loop communication).
Riesgo mitigado: Evita que el receptor asuma dosis o medicamentos por «costumbre» o proximidad fonética. Al escribirlo antes de ejecutarlo, se crea un registro físico que obliga al cerebro a procesar la información de manera consciente.
2. Técnica SBAR (SAER en español)
Originalmente desarrollada por la industria militar y de aviación, la técnica SBAR (Situation, Background, Assessment, Recommendation) es fundamental para la comunicación de cambios críticos en el estado del paciente o durante llamadas telefónicas al médico tratante:
-
S (Situación): ¿Qué está ocurriendo con el paciente en este momento? (Breve y conciso).
-
B (Antecedentes/Background): Contexto clínico relevante (diagnóstico de ingreso, medicación actual, alergias).
-
A (Evaluación/Assessment): ¿Qué creo que es el problema? (Signos vitales, cambios en el examen físico).
-
R (Recomendación): ¿Qué necesito del interlocutor? (Solicitud de una orden verbal específica, presencia física, cambio de tratamiento).
3. El uso de «Alfabeto Fonético» y «Dígito por Dígito»
Para minimizar errores en órdenes telefónicas, se recomienda el uso del alfabeto fonético (Alfa, Bravo, Charlie…) para deletrear medicamentos de alto riesgo o con nombres similares (errores LASA).
Asimismo, las dosis deben expresarse dígito a dígito; por ejemplo, «quince miligramos, uno-cinco», para evitar la confusión con «cincuenta» (cinco-cero).
4. Estrategia de Check-back
A diferencia del Read-back (donde se lee lo escrito), el Check-back es una verificación rápida durante procedimientos de alta intensidad (como una reanimación cardiopulmonar).
-
Ejemplo: * Médico: «Administre 1mg de Adrenalina».
-
Enfermero: «Entendido, administrando 1mg de Adrenalina».
-
Médico: «Correcto».
-
Este proceso asegura que todos los miembros del equipo estén sincronizados en tiempo real, eliminando las suposiciones en momentos de caos controlado.
Conclusión
La evidencia científica es contundente: la estructuración de la palabra salva vidas. Metodologías como el ERC y el SBAR no son meras formalidades administrativas, sino herramientas de precisión clínica. Sin embargo, su éxito depende de una cultura no punitiva donde el personal se sienta empoderado para pedir una confirmación o corregir una orden si el protocolo no se ha cumplido. La seguridad del paciente se construye en ese espacio sagrado donde la técnica del experto se encuentra con la humildad de quien sabe que, en medicina, la claridad es el primer paso del cuidado.
Debemos entender que estas barreras no son burocracia, sino un acto de cuidado hacia el paciente y de protección hacia el propio equipo de salud. Al confirmar una orden, no solo validamos un fármaco o una dosis; estamos garantizando que el vínculo de confianza con el ser humano que sufre no se rompa por una palabra malentendida.
Evidencia Científica:
Estudios como el de Härgestam et al. (2016) en «Communication in interdisciplinary teams» demuestran que el uso de protocolos de comunicación estructurada reduce significativamente la carga cognitiva y la tasa de errores de ejecución. Asimismo, la implementación de listas de verificación y el proceso de read-back (lectura de retorno) han mostrado ser barreras de seguridad eficaces en entornos críticos (referencia: The Joint Commission – National Patient Safety Goals).
Es fundamental restringir las órdenes verbales únicamente a situaciones de emergencia real donde la demora en la escritura ponga en riesgo la vida del paciente. En situaciones rutinarias, la orden escrita y electrónica sigue siendo el estándar de oro.
¡HASTA PRONTO!





Deja tu comentario