
La transferencia de pacientes, comúnmente conocida como «entrega de turno» o handover, es uno de los procesos más complejos y riesgosos en la práctica clínica. Representa el puente de información entre dos equipos o profesionales, y su fragilidad radica en que es un proceso dinámico y altamente dependiente del factor humano. Cuando este puente se fractura, la información vital se pierde, dando lugar a errores en la medicación, retrasos en el diagnóstico y fallas en la ejecución de planes terapéuticos. La Organización Mundial de la Salud (OMS) identifica la comunicación durante el traspaso como un área prioritaria para prevenir daños evitables.
Metodologías de Comunicación Estructurada
La entrega de turno no debe ser vista como una simple charla informal o una lectura rápida de la historia clínica. Es un acto médico-asistencial de alta responsabilidad que requiere una metodología estandarizada para mitigar la «pérdida de información por filtración».
La transferencia de cuidados o handover es un proceso de alto riesgo donde la variabilidad es el principal enemigo. La literatura científica en seguridad del paciente propone diversos modelos de comunicación estructurada que actúan como «redes de seguridad». Para asegurar que la entrega sea efectiva, la literatura científica respalda el uso de herramientas de mnemotecnia que organizan el pensamiento y el discurso clínico.
A continuación se detallan los métodos más robustos.
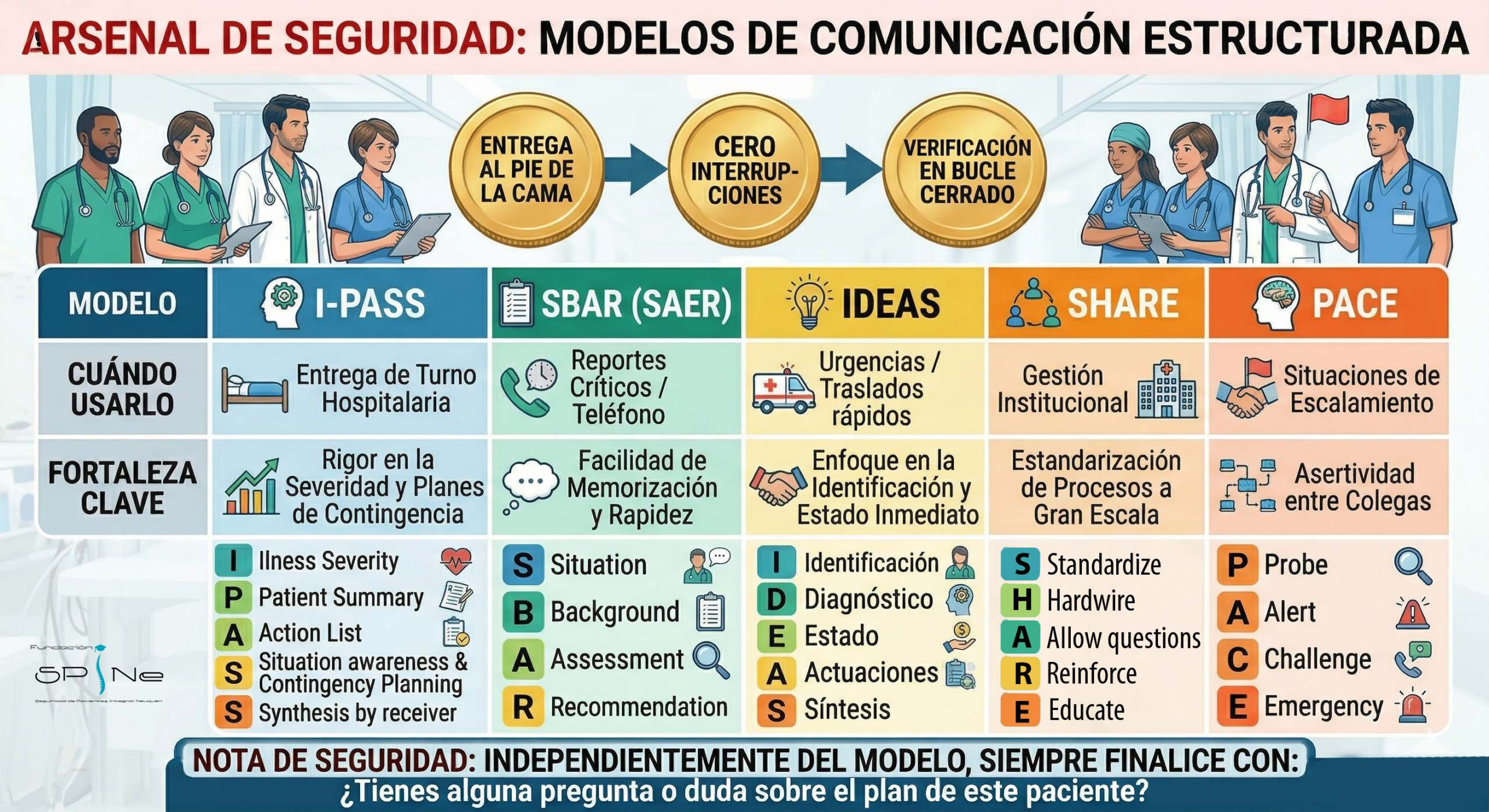
Técnica I-PASS
Es uno de los modelos con mayor evidencia científica en la reducción de errores médicos. Sus siglas representan:
-
I (Illness Severity): Gravedad de la enfermedad (¿Está el paciente estable, inestable o en riesgo de empeorar?).
-
P (Patient Summary): Resumen del paciente (Diagnóstico, eventos ocurridos durante el turno).
-
A (Action List): Lista de tareas pendientes y responsables.
-
S (Situation awareness and Contingency planning): Conciencia de la situación y plan de contingencia (¿Qué hacer si ocurre X evento?).
-
S (Synthesis by receiver): Síntesis del receptor (El que recibe resume lo entendido para confirmar precisión).
Rigor Científico: Investigaciones publicadas en The New England Journal of Medicine (Starmer et al., 2014) demostraron que la implementación del paquete de comunicación I-PASS redujo los errores médicos en un 23% y los eventos adversos prevenibles en un 30% en múltiples centros hospitalarios. El acceso a estos estándares puede consultarse en las guías de I-PASS Patient Safety Institute.
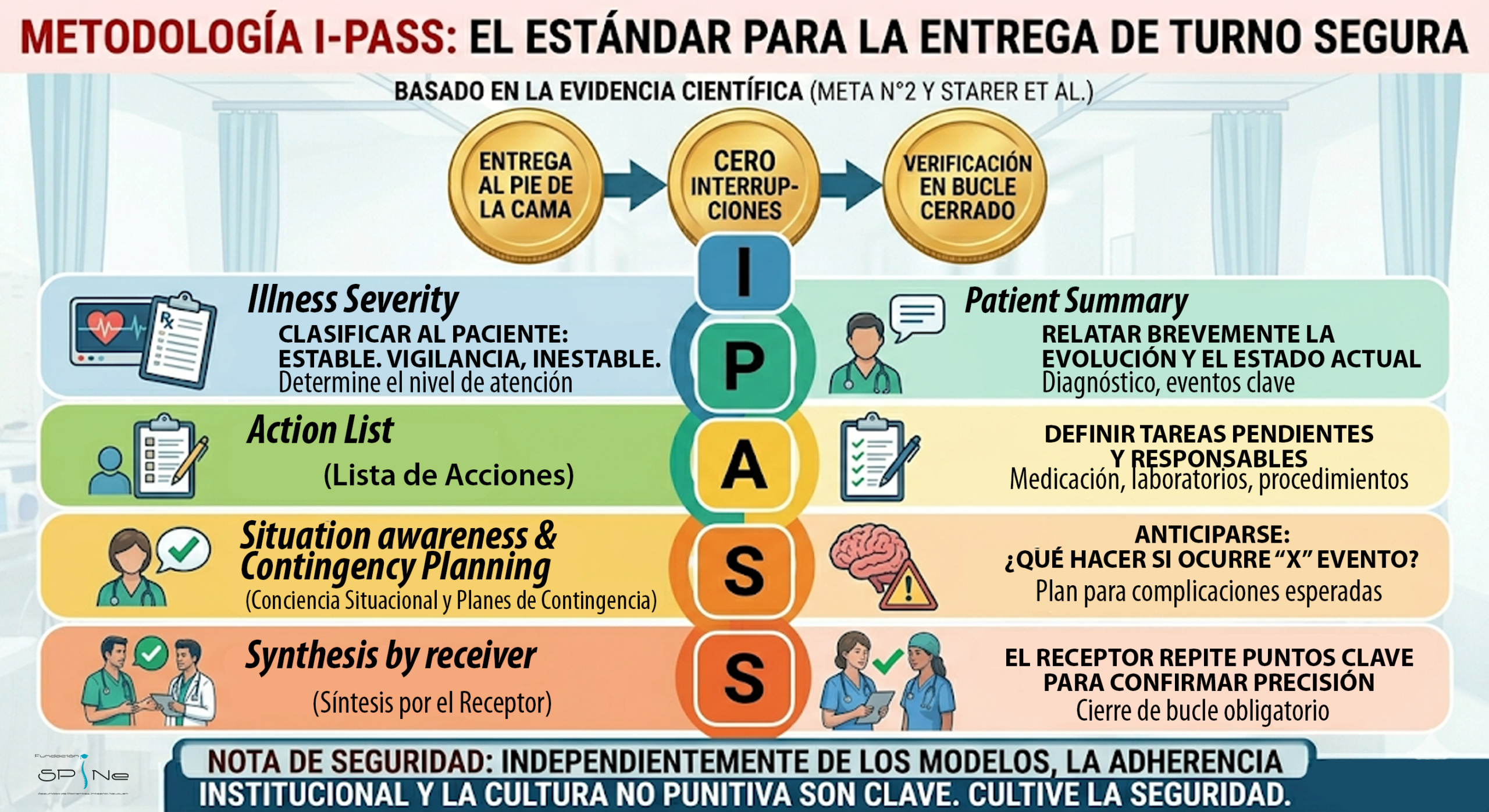
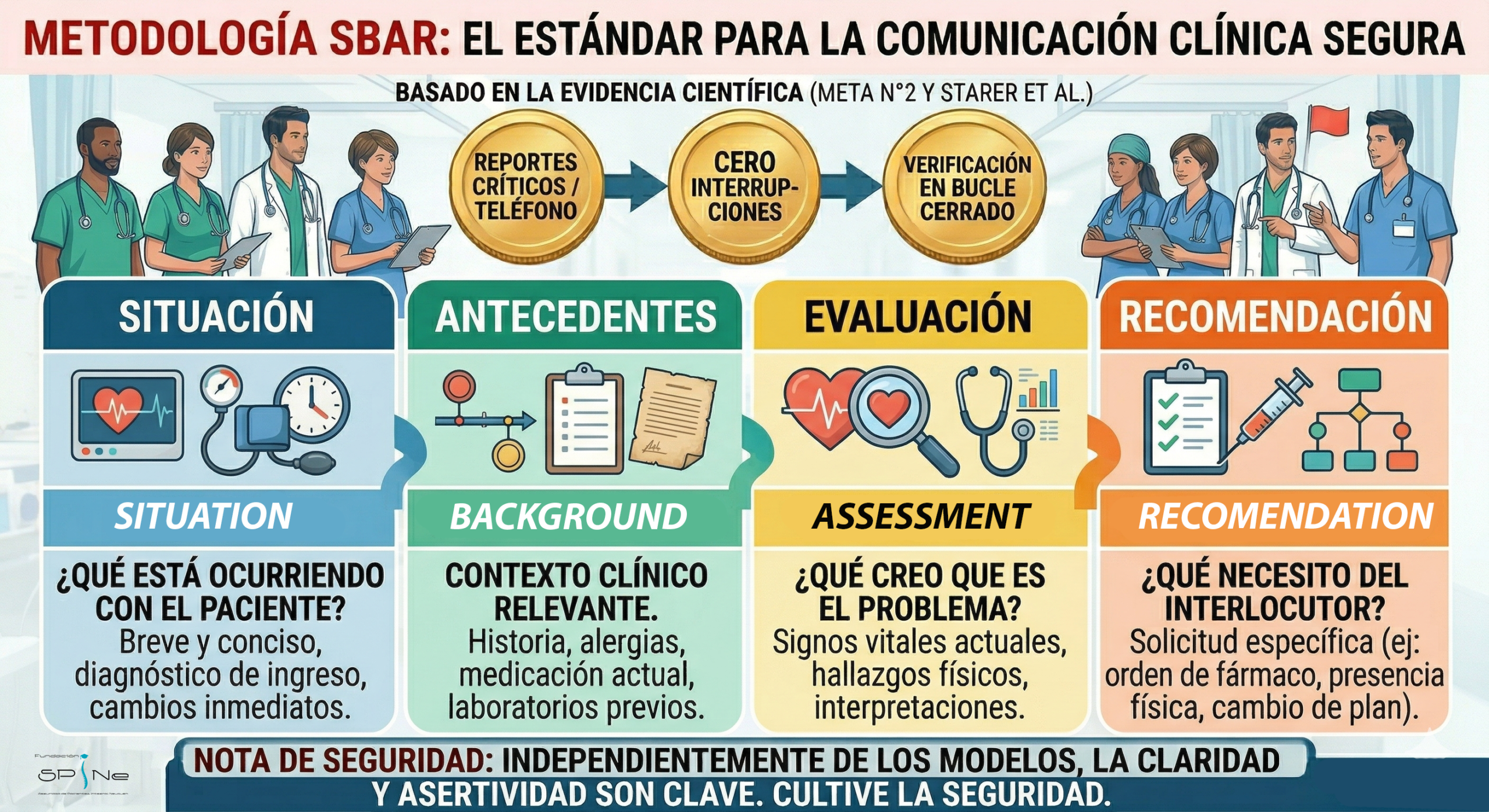
Técnica SBAR (SAER en español)
Es el modelo más difundido globalmente debido a su versatilidad. Estructura la información en cuatro bloques:
-
S (Situación): El problema actual del paciente.
-
B (Antecedentes/Background): Historia clínica pertinente.
-
A (Evaluación/Assessment): Hallazgos clínicos actuales (signos vitales, laboratorios).
-
R (Recomendación): Plan de acción inmediato.
Evidencia: Según la Agency for Healthcare Research and Quality (AHRQ), el SBAR mejora la percepción de seguridad del equipo y reduce la incidencia de eventos adversos (Referencia: AHRQ TeamSTEPPS).
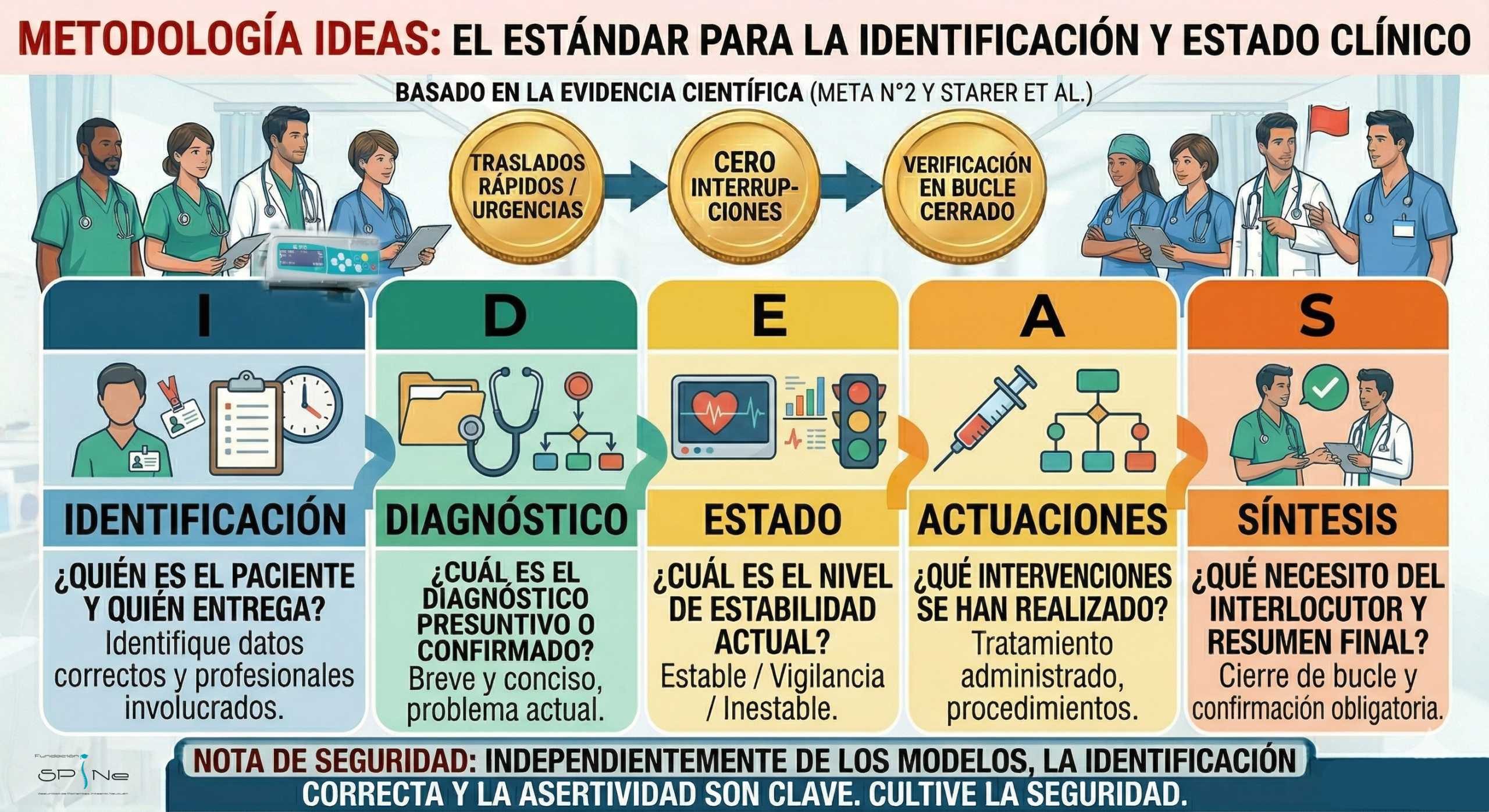
Modelo IDEAS (Ideal para contextos dinámicos)
Este método es particularmente útil en servicios de urgencias o cuando se requiere una transferencia rápida pero precisa:
-
I (Identificación): Quién es el paciente y quién entrega.
-
D (Diagnóstico): Diagnóstico presuntivo o confirmado.
-
E (Estado): Nivel de estabilidad actual.
-
A (Actuaciones): Intervenciones realizadas.
-
S (Síntesis): Verificación de que el receptor comprendió el mensaje.
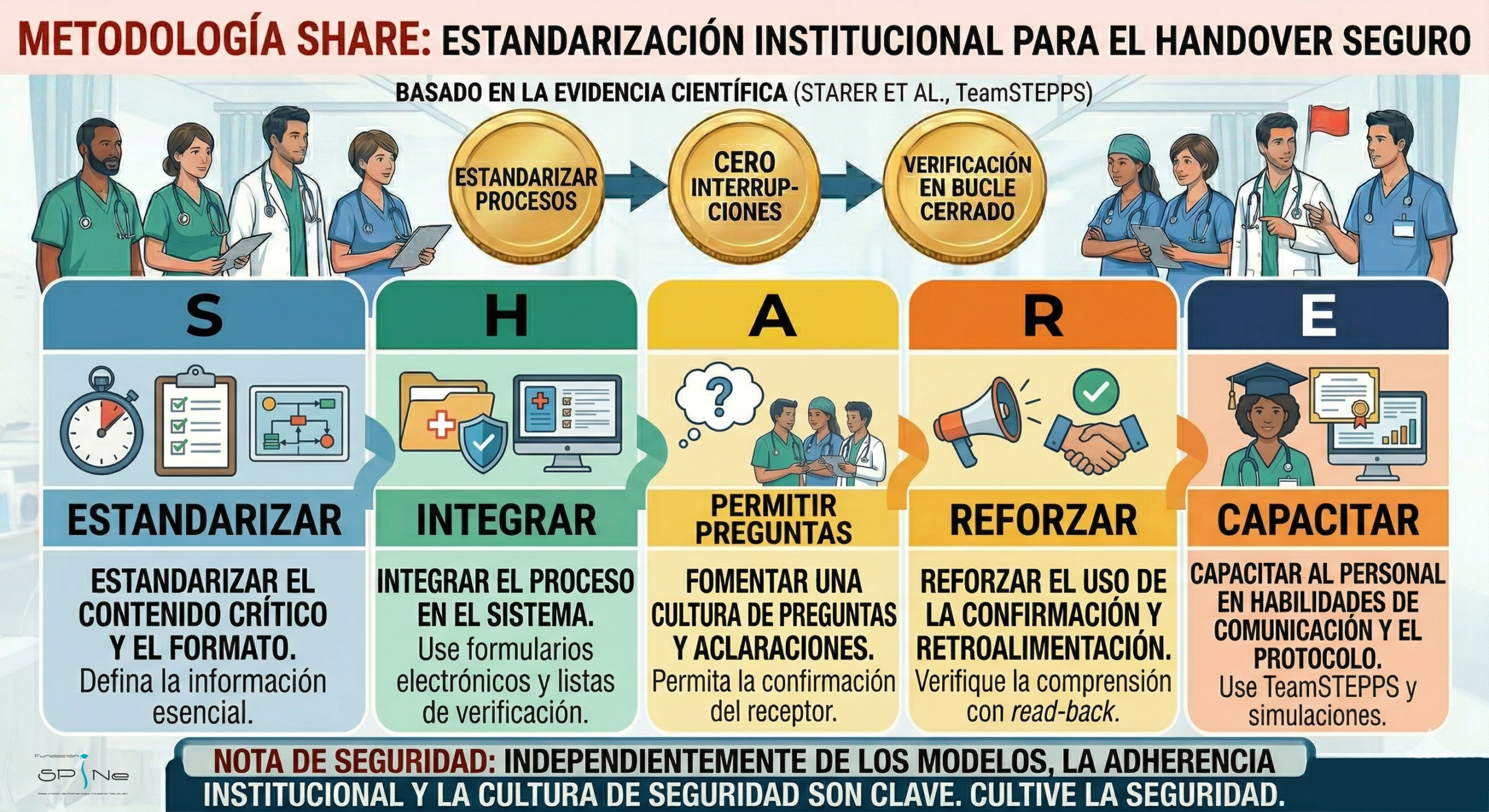
Protocolo SHARE (The Joint Commission)
Desarrollado por el Center for Transforming Healthcare, este marco se enfoca en los aspectos organizacionales del traspaso:
-
S (Standardize): Estandarizar el contenido crítico.
-
H (Hardwire): Integrar el proceso en el sistema (ej. formularios electrónicos).
-
A (Allow questions): Permitir y fomentar preguntas del receptor.
-
R (Reinforce): Reforzar el uso de la confirmación (read-back).
-
E (Educate): Capacitar al personal en habilidades de comunicación.
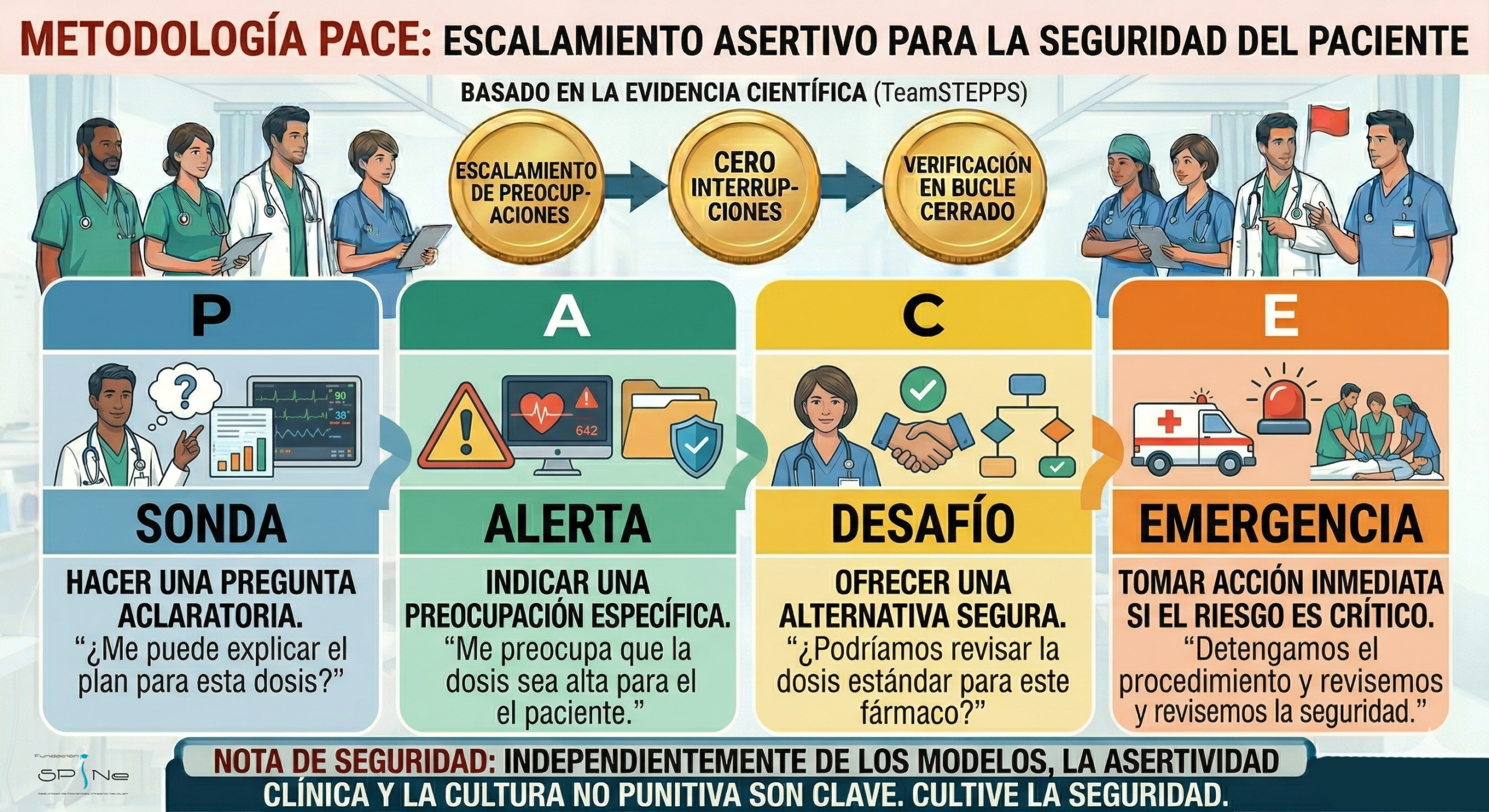
Método PACE (Para situaciones de escalamiento)
Se utiliza para comunicar preocupaciones sobre la seguridad de un paciente de manera asertiva entre colegas:
-
P (Probe): Sonda (hacer una pregunta aclaratoria).
-
A (Alert): Alerta (indicar una preocupación específica).
-
C (Challenge): Desafío (ofrecer una alternativa segura).
-
E (Emergency): Emergencia (tomar acción inmediata si el riesgo es crítico).
Análisis de Seguridad: Un meta-análisis publicado en BMJ Quality & Safety (Müller et al., 2018) sugiere que no existe un único método «perfecto», sino que la clave reside en la adherencia institucional a un modelo elegido. La combinación de un soporte digital con una entrega verbal estructurada reduce las brechas de información en un 40% en comparación con las entregas no estructuradas.
Conclusión
La entrega de turno es el acto de «pasar la antorcha» del cuidado.
Realizarla con rigor técnico y mediante herramientas como el I-PASS o el SBAR es una demostración de excelencia profesional y compromiso científico.
La ciencia de la seguridad nos enseña que el error no es una falla de carácter, sino una falla de diseño; por ello, diseñar protocolos de comunicación robustos es proteger el juicio clínico de nuestros colegas. Sin embargo, no debemos olvidar que detrás de cada sigla y cada ítem de verificación hay una persona vulnerable que confía en que nuestra palabra será el escudo que evite el error.
Más allá de los protocolos, la entrega de turno es un ejercicio de empatía y responsabilidad ética. Al entregar un paciente, estamos confiando la vida de una persona a un colega; hacerlo con claridad, sin prisa y con una mirada humanizada garantiza que la seguridad no sea una interrupción entre turnos, sino un hilo continuo que protege al paciente durante toda su estancia hospitalaria.
¡HASTA PRONTO!





Deja tu comentario