
A pesar de los avances tecnológicos y la implementación de protocolos, los errores de medicación (EM) continúan siendo una causa mayor de morbilidad y mortalidad prevenible en los sistemas sanitarios modernos (Müller et al., 2021). Dentro de la cadena terapéutica, el proceso de dosificación —la determinación de la cantidad correcta, la frecuencia y la duración del tratamiento— representa un punto crítico de vulnerabilidad.
Esta vulnerabilidad no se distribuye de manera uniforme entre la población. Los extremos de la vida, la pediatría y la gerontología, emergen como escenarios de altísimo riesgo (WHO, 2017).
Los pacientes pediátricos y geriátricos no deben ser considerados simplemente como «adultos pequeños» o «adultos frágiles»; son poblaciones con características fisiológicas uniqueísimas que alteran drásticamente la farmacocinética y la farmacodinamia de los fármacos. Un error de dosificación en estos pacientes puede tener consecuencias catastróficas.
Este artículo tiene como objetivo analizar, con rigor científico pero desde una perspectiva formativa y humanizada, los errores más comunes en la dosificación pediátrica y gerontológica. Exploraremos los mecanismos fisiopatológicos subyacentes, los factores contribuyentes del sistema y las estrategias de mitigación basadas en la evidencia, con el fin de empoderar al personal de salud y promover una cultura de seguridad inquebrantable que honre la dignidad de estos pacientes vulnerables.
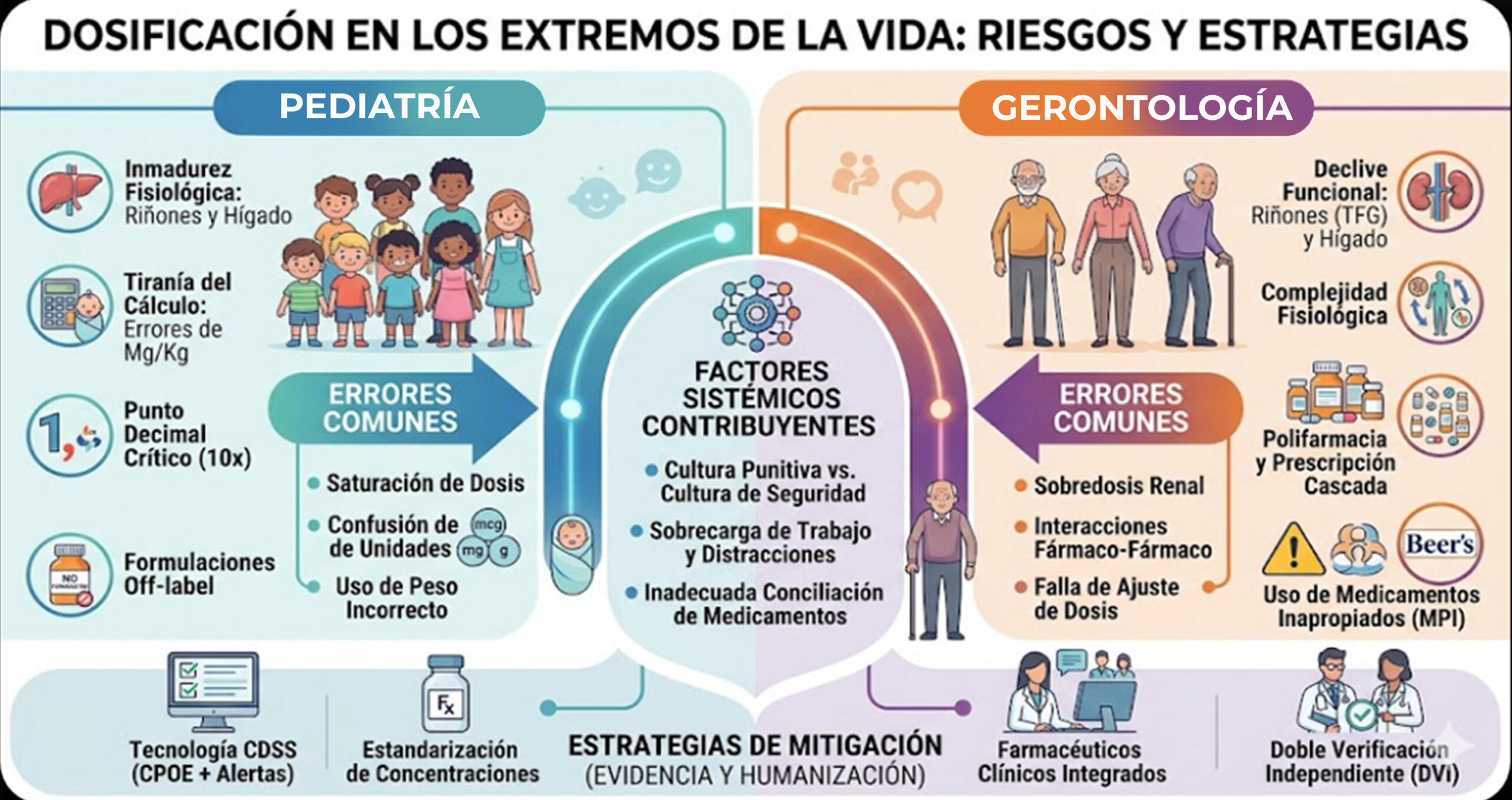
El Paciente Pediátrico: La Tiranía del Cálculo y la Inmadurez Fisiológica
La pediatría representa quizás el reto más complejo en la dosificación de medicamentos. A diferencia de los adultos, donde las dosis son a menudo estándar, en pediatría «la dosis estándar no existe» (Caldwell et al., 2021). Cada prescripción requiere una individualización meticulosa.
Mecanismos Fisiológicos de Vulnerabilidad Pediátrica
La farmacocinética en niños es un «blanco móvil» que cambia rápidamente con la edad y el desarrollo.
-
Absorción: El pH gástrico es más elevado al nacer y la motilidad intestinal es variable, afectando la biodisponibilidad de fármacos orales. La absorción intramuscular es errática debido a la variabilidad de la masa muscular y perfusión.
-
Distribución: El agua corporal total es mucho mayor en neonatos y lactantes (hasta el 80% del peso corporal) en comparación con adultos (60%). Esto significa que los fármacos hidrosolubles (como muchos antibióticos) tienen un mayor volumen de distribución y pueden requerir dosis iniciales más altas por kilogramo de peso (Caldwell et al., 2021). Por el contrario, la grasa corporal es menor, afectando a los fármacos liposolubles. La unión a proteínas plasmáticas también es menor, aumentando la fracción libre (activa) del fármaco.
-
Metabolismo Hepático: Los sistemas enzimáticos (como el citocromo P450) son inmaduros al nacer. Sin embargo, en niños mayores y adolescentes, el metabolismo metabólico puede ser, paradójicamente, más rápido que en adultos.
-
Excreción Renal: La Tasa de Filtración Glomerular (TFG) es muy baja al nacer (especialmente en prematuros) y no alcanza niveles de adulto hasta aproximadamente el año de vida. Fármacos de excreción renal (ej. aminoglucósidos, vancomicina) se acumulan rápidamente si no se ajustan las dosis (Caldwell et al., 2021).
Errores Comunes en la Dosificación Pediátrica
Los errores en pediatría son hasta tres veces más frecuentes que en adultos (Kaushal et al., 2021). Los tipos más comunes incluyen:
A) Errores de Cálculo Basados en el Peso/Edad: Es el «clásico» y más devastador de los errores pediátricos. La necesidad de calcular cada dosis individualmente (ej. mg/kg/día dividido en ‘x’ dosis) introduce múltiples pasos propensos al error humano.
-
El Error del Punto Decimal: Un desplazamiento del punto decimal (ej. prescribir 10 mg en lugar de 1.0 mg) resulta en una sobredosis de 10 veces (error 10x). Este error es particularmente común al usar calculadoras manuales o en la transcripción de órdenes manuscritas (ISMP, 2022).
-
Confusión de Unidades: Mezclar microgramos (mcg) con miligramos (mg), o nanogramos con microgramos, es frecuente, especialmente con fármacos de alta potencia (opiodes, inotrópicos).
-
Uso de Peso Incorrecto: Utilizar el peso de nacimiento en lugar del peso actual en un neonato que ha crecido, o usar el peso ideal en lugar del peso real en un niño con obesidad, lleva a subdosificación o sobredosis.
B) Sobredosis por Concentración Incorrecta: Muchos medicamentos pediátricos vienen en formulaciones líquidas o requieren reconstitución. Confundir la concentración (ej. mg/mL) puede llevar a administrar volúmenes masivos de fármaco.
C) Uso de Medicamentos No Formulados para Pediatría («Off-label»): Una gran proporción de medicamentos usados en pediatría no han sido estudiados ni aprobados específicamente para niños (Caldwell et al., 2021). La falta de información farmacocinética oficial lleva a extrapolaciones de dosis basadas en adultos, que pueden ser inseguras.
El Paciente Geriátrico: La Fragilidad, la Polifarmacia y el Declive Funcional
Si la pediatría es la tiranía del cálculo, la gerontología es la tiranía de la complejidad fisiológica y clínica. El envejecimiento no es una enfermedad, pero conlleva cambios que alteran profundamente la respuesta a los fármacos (Fialová et al., 2021).
Mecanismos Fisiológicos de Vulnerabilidad Geriátrica
El principio fundamental es la «Disminución de la Reserva Fisiológica».
-
Absorción: Generalmente es el parámetro menos afectado, aunque el aumento del pH gástrico y el enlentecimiento del vaciado gástrico pueden retrasar el inicio de acción de algunos fármacos.
-
Distribución: Al contrario que en niños, en ancianos disminuye el agua corporal total y la masa muscular, mientras aumenta la grasa corporal (hasta un 35% en mujeres mayores). Esto significa que los fármacos hidrosolubles (como digoxina, litio) tienen un menor volumen de distribución, alcanzando concentraciones plasmáticas más altas y tóxicas más rápido. Por el contrario, los fármacos liposolubles (como diazepam, fentanilo) se acumulan en la grasa, prolongando su vida media y efectos secundarios (Aparasu, 2018). La albúmina plasmática a menudo disminuye (especialmente en malnutrición o enfermedad), aumentando la fracción libre de fármacos altamente unidos a proteínas (ej. warfarina, fenitoína).
-
Metabolismo Hepático: El flujo sanguíneo hepático y la masa hepática disminuyen significativamente con la edad. El metabolismo de Fase I (oxidación, reducción por el sistema CYP) se reduce, lo que prolonga la vida media de muchos fármacos (Fialová et al., 2021).
-
Excreción Renal: Este es el cambio más predecible y clínicamente relevante. La TFG disminuye aproximadamente un 10% por década después de los 40 años, incluso en ausencia de enfermedad renal renal evidente. La creatinina sérica no es un buen indicador en ancianos debido a la baja masa muscular. Es imperativo calcular el aclaramiento de creatinina (usando fórmulas como Cockcroft-Gault) para ajustar las dosis de fármacos renales (ej. antibióticos, gabapentina, digoxina, nuevos anticoagulantes orales) (Fialová et al., 2021).
-
Farmacodinamia Alterada (Mayor Sensibilidad): Independientemente de la concentración del fármaco, los ancianos a menudo son más sensibles a sus efectos, especialmente en el Sistema Nervioso Central (SNC) (mayor riesgo de delirio con benzodiacepinas y opioides) y en el sistema cardiovascular (mayor riesgo de hipotensión ortostática con antihipertensivos) (Aparasu, 2018).
Errores Comunes en la Dosificación Geriátrica
A) Falla en el Ajuste de Dosis por Función Renal:
Es quizás el error más frecuente y dañino. Prescribir dosis de adultos estándar de fármacos renales a ancianos con función renal disminuida lleva a acumulación y toxicidad. La toxicidad por digoxina o la nefrotoxicidad por antibióticos son ejemplos clásicos.
B) Polifarmacia y Prescripción Cascada:
La polifarmacia (uso de $\ge$ 5 medicamentos) es la norma en geriatría. Esto aumenta exponencialmente el riesgo de interacciones fármaco-fármaco que pueden alterar la dosificación efectiva de un medicamento (ej. un fármaco inhibe el metabolismo de otro, causando sobredosis). La «prescripción cascada» ocurre cuando un efecto secundario de un fármaco (ej. estreñimiento por opioides) se interpreta erróneamente como una nueva condición médica y se prescribe otro fármaco para tratarla, aumentando aún más la complejidad y el riesgo de error (Aparasu, 2018).
C) Uso de Medicamentos Potencialmente Inapropiados (MPI):
Ciertos medicamentos tienen un balance riesgo-beneficio desfavorable en ancianos. Existen herramientas basadas en la evidencia, como los Criterios de Beers (American Geriatrics Society, 2023) o los Criterios STOPP/START, que enumeran estos fármacos y sugieren alternativas más seguras o dosis máximas recomendadas (Fialová et al., 2021). Errores comunes incluyen prescribir benzodiacepinas de vida media larga (aumentan riesgo de caídas) o dosis altas de AINEs (aumentan riesgo de hemorragia digestiva y falla renal).
Factores Sistémicos Contribuyentes a los Errores de Dosificación
Los errores rara vez son responsabilidad exclusiva de un individuo; son el resultado de fallas sistémicas.
-
Cultura Punitiva vs. Cultura de Seguridad: En entornos donde se culpa y castiga el error, el personal tiende a ocultarlo, perdiendo la oportunidad de aprender y mejorar el sistema (WHO, 2017).
-
Sobrecarga de Trabajo y Distracciones: La fatiga, la interrupción constante durante la prescripción y preparación de medicamentos son factores de riesgo críticos para errores de cálculo y transcripción.
-
Falta de Estandarización: La ausencia de protocolos claros, tablas de dosificación pediátrica accesibles o alertas automáticas en los sistemas de prescripción electrónica facilita el error humano.
-
Inadecuada Conciliación de Medicamentos: No realizar una historia farmacológica completa al ingreso o traslado del paciente lleva a duplicidades, omisiones o mantenimiento de dosis incorrectas.
Estrategias de Mitigación Basadas en la Evidencia: Un Enfoque Preventivo
La seguridad no se logra esperando a que no ocurran errores, sino diseñando sistemas que los hagan difíciles de ocurrir o fáciles de interceptar (Reason, 2000).
-
Implementación de Tecnologías de Ayuda a la Decisión Clínica (CPOE/CDSS): Los sistemas de prescripción electrónica con alertas automáticas para:
-
Ajuste de dosis por peso/edad en pediatría.
-
Ajuste de dosis por función renal en geriatría.
-
Interacciones fármaco-fármaco graves.
-
Alertas de Criterios de Beers (Kaushal et al., 2021; Müller et al., 2021).
-
-
Estandarización de Concentraciones y Formulaciones: Limitar el número de concentraciones disponibles de medicamentos de alto riesgo, especialmente en pediatría, y usar formulaciones líquidas listas para usar.
-
Farmacéuticos Clínicos Integrados en el Equipo: La participación activa de farmacéuticos en las pasadas de sala y en la revisión de prescripciones ha demostrado reducir significativamente los EM en ambas poblaciones (WHO, 2017).
-
Protocolos de Doble Verificación Independiente (DVI): Especialmente para medicamentos de alto riesgo y cálculos complejos, dos profesionales de la salud deben verificar la dosis de forma separada e independiente (ISMP, 2022).
-
Formación Continua: Capacitar al personal sobre las particularidades fisiológicas de estas poblaciones, el uso de herramientas de MPI (Beers/STOPP) y las técnicas de comunicación segura (ej. lectura repetida de órdenes verbales).
Conclusión
La dosificación de medicamentos en los extremos de la vida es una tarea de altísima precisión que no admite complacencias. El rigor científico nos obliga a reconocer que los pacientes pediátricos y geriátricos son fisiológicamente únicos, y que prescribir «dosis estándar» es inherentemente inseguro. La evidencia demuestra que los errores de dosificación son comunes, multifactoriales y sistémicos, pero también prevenibles.
Sin embargo, el rigor científico es estéril sin una mirada humanizada. Detrás de cada cálculo de miligramos por kilogramo, detrás de cada ajuste por aclaramiento de creatinina, hay un ser humano vulnerable. Un neonato en una incubadora, un anciano con demencia; pacientes que a menudo no pueden abogar por su propia seguridad.
Nuestra responsabilidad como personal de salud trasciende la mera aplicación de protocolos técnicos. La verdadera seguridad del paciente nace de un compromiso ético y humano inquebrantable. Significa mirar a ese paciente no como una patología, sino como una vida que depende de nuestra meticulosidad, nuestra humildad para pedir doble verificación y nuestra valentía para cuestionar un sistema que pueda facilitar el error.
La dosificación segura es un acto de respeto por la dignidad humana. En cada prescripción, en cada administración, tenemos la oportunidad no solo de curar, sino de cuidar; de honrar la confianza que estos pacientes y sus familias depositan en nuestras manos. Que el rigor de la ciencia y la compasión del cuidado sean los dos pilares inseparables de nuestra práctica diaria.
¡HASTA PRONTO!
Referencias Bibliográficas
-
American Geriatrics Society 2023 Updated AGS Beers Criteria® Update Expert Panel. (2023). American Geriatrics Society 2023 Updated AGS Beers Criteria® for Potentially Inappropriate Medication Use in Older Adults. Journal of the American Geriatrics Society, 71(7), 2052–2081. Recuperable en: https://doi.org/10.1111/jgs.18372
-
Aparasu, R. R. (Ed.). (2018). Principles of Research Design and Drug Literature Evaluation (2nd ed.). McGraw Hill. (Capítulo sobre Farmacogeriatría).
-
Caldwell, I., et al. (2021). Medication Safety in Pediatrics. In Pediatric Patient Safety and Quality (2nd ed.). McGraw Hill.
-
Fialová, D., et al. (2021). Medication Safety in Older Adults. In Textbook of Geriatric Medicine (pp. 345-360). Springer. https://doi.org/10.1007/978-3-030-74720-6_22
-
Institute for Safe Medication Practices (ISMP). (2022). ISMP Targeted Medication Safety Best Practices for Hospitals. Recuperable en: https://www.ismp.org/guidelines/targeted-medication-safety-best-practices-hospitals
-
Kaushal, R., et al. (2021). Pediatric Medication Errors: Prevention and Mitigation. Pediatric Clinics of North America, 68(5), 1109-1123.
-
Müller, S., et al. (2021). Medication Safety in Hospitals: A Systematic Review of Interventions to Reduce Medication Errors. Journal of Patient Safety, 17(8), e1325-e1342.
-
Reason, J. (2000). Human error: models and management. BMJ, 320(7237), 768-770. https://doi.org/10.1136/bmj.320.7237.768
-
World Health Organization (WHO). (2017). Medication Without Harm – Global Patient Safety Challenge. Recuperable en: https://www.who.int/initiatives/medication-without-harm





Deja tu comentario